นางเกศินี ซอสตัส บุณยวัฒนางกุล

บทนำทุกสิ่งทุกอย่างในโลก มีเกิด และมีดับ ตั้งแต่คนเราเกิด มีชีวิตอยู่รอด และที่สุดต้องตายแม้กระทั่ง สัตว์ นก ปลา พืช เกิดแล้วก็ต้องตาย เช่น ต้นไม้จากต้นเล็ก โตขึ้นมีชีวิต เมื่อใบไม้แก่สีเหลืองก็จะร่วงสู่พื้น ดังนั้น เกิด แก่ เจ็บ ตาย จึงเป็นเรื่องธรรมชาติ แต่คนส่วนใหญ่มักไม่ค่อยได้นึกถึง ความตายเป็นวงจรปกติในชีวิตเราทุกคน 1
เมื่อ ความตายเป็นส่วนหนึ่งของชีวิตมนุษย์ที่เกิดขึ้นตามธรรมชาติ ทุกคนเกิดมาต้องตายและเผชิญกับสภาวะใกล้ตาย “นี่คือความจริงที่หนีไม่พ้น” แต่ไม่มีใครคาดการณ์ได้แน่นอนว่าจะเกิดเมื่อไร ที่ไหน อย่างไร และความตายไม่จำกัดที่จะเกิดเฉพาะในผู้สูงอายุหรือคนแก่เท่านั้น ในเด็ก คนหนุ่มสาวก็สามารถเกิดขึ้นได้ แต่ในสถานการณ์หรือสภาวะที่แตกต่างกันไป2-3
การดูแลผู้ป่วยระยะสุดท้าย ในเด็กและผู้ใหญ่มีองค์ประกอบที่คล้ายคลึงและแตกต่าง4-6 จากหนังสือเรื่องเกี่ยวกับความตายในเด็ก ของ Chris Raschka กล่าวไว้อย่างน่าสนใจคือ “Talking about dying is hard. Dying is harder. But there are many people who can help.”7 เมื่อพูดถึงเรื่องความตายเป็นเรื่องที่ยากหนักหนา สำหรับคนกำลังจะตายเป็นสิ่งที่หนักหนาสาหัสมากยิ่งกว่า แต่มีคนจำนวนหนึ่งที่อาจจะช่วยประคับประคองเยียวยา ให้ครอบคลุมปัญหาทางกาย เช่น การควบคุมความปวด และอาการไม่สุขสบายทุกข์ทรมานอื่นๆ ที่จะตามมา การตอบสนองความต้องการด้านจิตสังคม และจิตวิญญาณที่เหมาะสมในผู้ป่วยแต่ละราย รวมทั้งการประคับประคองช่วยเหลือครอบครัวให้ผ่านพ้นภาวะยุ่งยากลำบาก “แต่ทำอย่างไรดีที่จะพัฒนาระบบการดูแลให้ผู้ป่วยระยะสุดท้าย และครอบครัวเข้าถึงบริการและมีคุณภาพชีวิตที่ดีที่สุดในช่วงเวลานาทีทองที่ เหลืออยู่”
ในปัจจุบันแนวคิดการดูแลผู้ป่วยระยะสุดท้ายในประเทศที่พัฒนาและกำลังพัฒนา รวมทั้งประเทศไทย ได้ขยายวงกว้างในกลุ่มผู้ป่วยเด็กและผู้ป่วยผู้ใหญ่8-11 ทั้งโรคมะเร็งและโรคเรื้อรังอื่นๆ ทั้งนี้บริบทการพัฒนาระบบการดูแลผู้ป่วยระยะสุดท้ายสู่การบริการที่ดีที่สุด อาจขึ้นกับบริบทของแต่ละหน่วยงาน8 นโยบายองค์กร กลุ่มผู้ป่วยที่ดูแล งบประมาณ การพัฒนาบุคลากร อัตรากำลัง เครือข่ายองค์กรภายในและภายนอกที่เกี่ยวข้อง และที่สำคัญทัศนคติคนทำงานด้านการรักษาแบบประคับประคองต้องทำด้วยความรัก ความเข้าใจ มุ่งมั่นด้วยหัวใจการพัฒนา การทำงานเป็นทีม บนพื้นฐานการใช้ความรู้ ความสามารถ ทักษะ ประสบการณ์ และบูรณาการการใช้หลักฐานเชิงประจักษ์ หวังผลเพื่อคุณภาพชีวิตที่ดีของผู้ป่วยและครอบครัว รวมทั้งความสุขของคนทำงานอย่างแท้จริง12
*พยาบาลชำนาญการ 8, พยาบาลปฏิบัติการขั้นสูงสาขาการพยาบาลเด็ก (APN เด็กโรคมะเร็ง)
ศูนย์การพยาบาลรายกรณี งานบริการพยาบาล โรงพยาบาลศรีนครินทร์ คณะแพทยศาสตร์
มหาวิทยาลัย ขอนแก่น Email: bkesanee@kku.ac.th, kboonyawat@yahoo.com , kboonyawat@gmail.com Weblog: http://gotoknow.org/profile/kboonyawat
การพัฒนาระบบการดูแลผู้ป่วยเด็กระยะสุดท้าย โรงพยาบาลศรีนครินทร์
โรงพยาบาลศรีนครินทร์เป็นโรงพยาบาลมหาวิทยาลัยในภูมิภาคตะวันออกเฉียงเหนือ ขนาด 1,000 เตียง ให้บริการในระดับเหนือตติยภูมิในผู้ป่วยที่มีภาวะโรคยุ่งยากซับซ้อน โรคเรื้อรังที่มีแนวโน้มเพิ่มขึ้น ต้องการการดูแลรักษาองค์รวมแบบสหสาขาวิชาชีพ จากสถิติทะเบียนมะเร็งโรงพยาบาลศรีนครินทร์ พบมะเร็งเด็กรายใหม่มากกว่า 150 รายในแต่ละปี เป็นที่ทราบดีว่ามะเร็งในเด็กมีพยากรณ์โรคดี13-14 อัตรารักษารอดชีพมากกว่าร้อยละ 70 เช่น โรคมะเร็งเม็ดเลือดขาวชนิดเฉียบพลัน ALL (acute lymphoblastic leukemia) แต่มีผู้ป่วยเด็กโรคมะเร็งจำนวนหนึ่ง เมื่อโรคกลับเป็นซ้ำ รักษายากขึ้น ระยะโรคลุกลาม ยากที่จะควบคุมหรือรักษาให้หายขาดด้วยวิธีการแพทย์ที่ทันสมัย เช่น การรักษาด้วยเคมีบำบัด การฉายแสง หรือการผ่าตัด การปลูกถ่ายเซลล์ต้นกำเนิด หรือการผสมผสานหลายวิธีร่วมกัน ดังนั้นส่วนหนึ่งจึงจำเป็นต้องอาศัยการรักษาแบบประคับประคอง โดยหวังผลเพื่อคุณภาพชีวิตที่ดีของเด็กและครอบครัว รักษาอาการทรมานให้น้อยที่สุด ช่วยบรรเทาความปวด ความไม่สุขสบาย และความทุกข์ทรมานอื่นๆ ที่เกิดขึ้น 15-25
การพัฒนาระบบการดูแลผู้ ป่วยเด็กระยะสุดท้ายในเด็ก โรงพยาบาลศรีนครินทร์ เริ่มมาตั้งแต่เดือนกรกฎาคม 2547 โดยเริ่มจากโครงการที่มีคณะกรรมการดำเนินงานแบบสหสาขา
วิชาชีพ มีองค์ประกอบ 3 ส่วน ได้แก่
ด้านการบริการ (service)
ด้านวิชาการ (academic activity)
และด้านการวิจัย (research)
ประธาน โครงการคือ รศ. พญ. ศรีเวียง ไพโรจน์กุล ซึ่งผู้เขียนได้รับมอบหมายจากทีมให้เป็น nurse coordinator ทำหน้าที่เป็นผู้ประสานงานของโครงการ ผู้ป่วยกลุ่มเป้าหมายหลักคือผู้ป่วยเด็กโรคมะเร็ง มีขั้นตอนการดำเนินการโดย
1) การพัฒนาโครงการ การริเริ่มโครงการ การเนินการ การหาแหล่งสนับสนุน
2) การพัฒนาบุคลากร การฝึกอบรมความรู้ความชำนาญ
3) การจัดทำ guide line การทำงานเน้นแบบครบวงจร
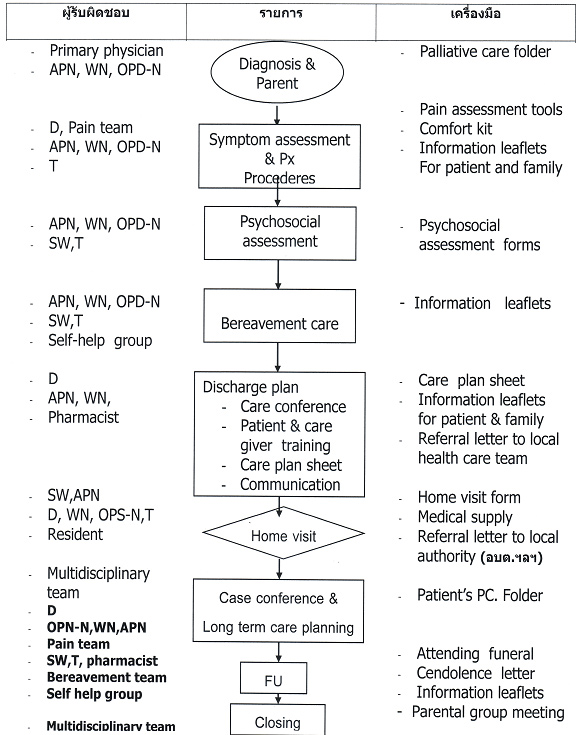
ทำงาน เป็นทีมสหสาขาวิชาชีพให้มีประสิทธิภาพตั้งแต่อยู่ในโรงพยาบาลและเมื่อกลับ สู่ชุมชน โดยให้ครอบคลุมการดูแลด้านร่างกาย เช่น ความปวด อาการไม่สุขสบายอื่นๆ (symptom management) การดูแลด้านจิตสังคม (psychosocial support: play therapy, emotional support, economic support, schooling) ตลอดจนการตอบสนองความต้องการด้านจิตวิญญาณ (spiritual care) ตามความเชื่อ ค่านิยมในแต่ละครอบครัว นอกจากนี้การช่วยหรือประคับประคองครอบครัว การพัฒนาศักยภาพบิดามารดาหรือผู้ดูแลในการดูแลด้านร่างกายแก่ผู้ป่วยเด็ก การจัดกิจกรรมเสริมหลากหลายส่งเสริมการดูแลตนเองและการปรับตัว การดูแลหลังสูญเสีย (bereavement care) รวมทั้งการพัฒนาเครือข่าย (palliation networking) ดังแผนภูมิที่ 1
APN advanced practice nurse (ผู้ปฏิบัติการพยาบาลขั้นสูง), T teacher (ครูจากโครงการเพื่อคุณภาพชีวิตเด็กป่วย Child life program), SW social worker นักสังคมสงเคราะห์
แผนภูมิที่ 1 แนวทางการดูแลผู้ป่วยระยะสุดท้าย ที่พัฒนาขึ้นปี พศ. 2547
ภาพที่ 1 ภาพการจัดทำ CPG การจัดระบบการดูแลผู้ป่วยเด็กระยะสุดท้าย เมื่อ 8 กุมภาพันธ์ 2549
โดยคณะกรรมการโครงการดูแลผู้ป่วยเด็กแบบประคับประคองโรงพยาบาลศรีนครินทร์
แนวปฏิบัติการดูแลผู้ป่วยระยะสุดท้ายของโครงการ มีดังนี้
1) แพทย์เจ้าของไข้พิจารณา ทบทวนประวัติผู้ป่วย ซักประวัติร่วมกับทีมและพยาบาล coordinator ประเมินความเข้าใจของครอบครัวถึงสภาวะของเด็ก พูดคุยถึงการพยากรณ์โรค คุยทางเลือกในการรักษาแต่ละแบบ
2) ให้ครอบครัวและเด็กตัดสินใจเลือกแนวทางรักษา
3) ประเมินอาการทางกาย เช่น ปวด หอบ เหนื่อย เบื่ออาหาร อ่อนเพลีย
4) ประเมินทางด้านจิตสังคมของผู้ป่วยและครอบครัว
5) กรณีผู้ป่วยอยู่ในช่วงท้ายของชีวิต จะมี bereavement team จะมีบทบาท
6) ทีมจะวางแผนในการดูแลผู้ป่วยโดย เข้า conference
7) พยาบาล coordinator จะติดต่อสาธารณสุขใกล้บ้าน ติดตามเยี่ยมบ้านเยี่ยมบ้านผู้ป่วย
8) สรุป case เพื่อจำหน่ายออกจากโครงการ กรณีเสียชีวิตหรือย้ายไปนอกเขตอีสาน
9) ติดตามครอบครัวหลังการสูญเสียโดยส่งจดหมาย หรือโทรศัพท์และส่งการ์ดแสดงความเสียใจ
การพัฒนาต่อยอดระบบการดูแลผู้ป่วยเด็กมะเร็งระยะสุดท้าย โรงพยาบาลศรีนครินทร์
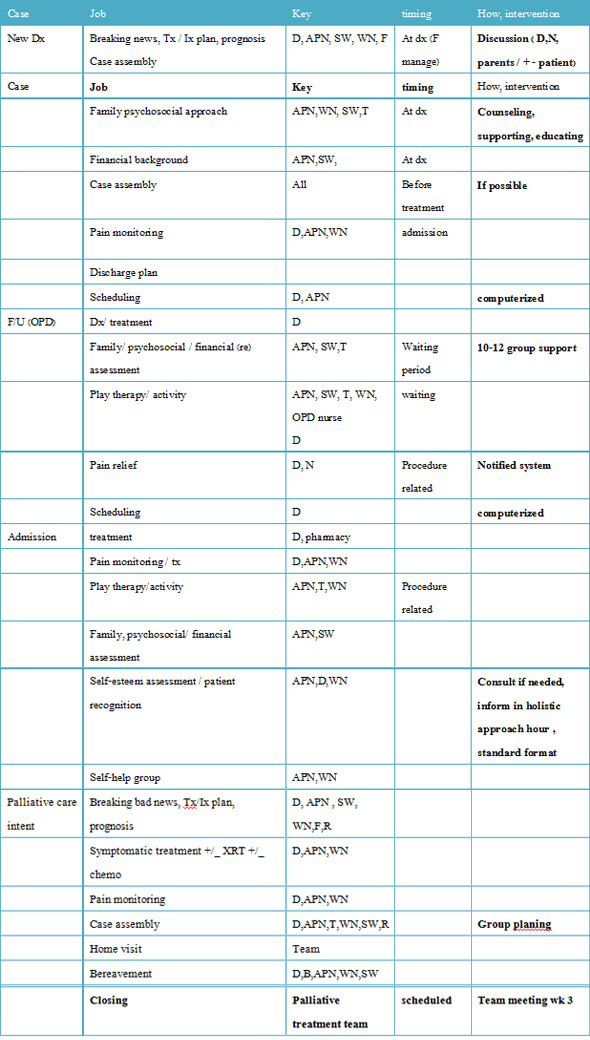
ปัจจุบันทีมการดูแลรักษาผู้ป่วยเด็กมะเร็งระยะสุดท้าย โรงพยาบาลศรีนครินทร์ มีการพัฒนาการทำงานแบบสหสาขาวิชาชีพเพื่อการดูแลผู้ป่วยเด็กโรคมะเร็งและ ครอบครัวแบบองค์รวมตลอดระยะเวลาการรักษา วัตถุประสงค์เพื่อให้การดูแลครอบคลุมด้านร่างกาย จิตสังคม และจิตวิญญาณ ส่งเสริมคุณภาพชีวิตของเด็กและครอบครัวภายใต้ข้อจำกัดของโรคและการรักษาใน ผู้ป่วยเด็กและครอบครัวแต่ละราย 15-25การดูแลรักษาผู้ป่วยเด็กมะเร็งระยะสุดท้าย ของทีมสหสาขาวิชาชีพโรงพยาบาลศรีนครินทร์ เน้นการดูแลผู้รักษาอย่างเป็นองค์รวม คำนึงถึงคุณภาพชีวิตของผู้ป่วยและครอบครัวเป็นสำคัญ15-25 ตอบสนองความต้องการด้านจิตสังคม จิตวิญญาณ ของเด็กและครอบครัวอย่างต่อเนื่อง ทั้งนี้โดยอาศัยความร่วมมือกันของทีมสหสาขาวิชาชีพ ผู้ป่วยและครอบครัวมีส่วนร่วมในการวางแผนและดำเนินการ ตลอดจนการประสานงาน ประสานการดูแลกับเครือข่าย หรือองค์กรภายนอกที่เกี่ยวข้อง เพื่อให้การดูแลรักษามีประสิทธิภาพมากยิ่งขึ้น โดยมีกระบวนการดูแล ตามแผนภูมิที่ 2
D Doctor, APN advanced practice nurse, WN ward nurse, teacher, SW social worker, R researcher, B Bereavement team
แผนภูมิที่ 2 กระบวนการดูแลผู้ป่วยเด็กมะเร็งองค์รวมแบบสหสาขาวิชาชีพ
ผู้เขียนในฐานะเป็นสมาชิก (key member) ทีมการดูแลผู้ป่วยเด็กโรคมะเร็ง ได้ร่วมพัฒนาการดูแลรักษาผู้ป่วยเด็กมะเร็งระยะสุดท้าย โรงพยาบาลศรีนครินทร์ มาตั้งแต่ พ.ศ. 2547 ถึงปัจจุบัน พบว่าการพัฒนาการดูแลรักษาผู้ป่วยเด็กมะเร็งระยะสุดท้ายมีการพัฒนาก้าวหน้า อย่างต่อเนื่อง มีรูปแบบการดูแลที่เป็นองค์รวมมากขึ้น มีการทำงานเป็นทีม ตระหนักถึงความสำคัญของการพัฒนาระบบการดูแลผู้ป่วยเด็กมะเร็งระยะสุดท้าย ปัจจุบัน รศ. นพ. สุรพล เวียงนนท์ แพทย์ผู้เชี่ยวชาญด้านมะเร็งในเด็กและทีมงาน ได้พัฒนาการดูแลผู้ป่วยให้เป็นแบบองค์รวมภายใต้โครงการ best holistic care for children with cancer program ได้รับงบประมาณสนับสนุนจาก American Cancer Society และองค์กรเอกชนหลายองค์กร ทำให้สามารถสร้างสรรค์กิจกรรมเพื่อสร้างเสริมเพิ่มคุณภาพชีวิตของเด็กโรค มะเร็งและครอบครัวตลอดระยะเวลาการรักษาทั้งกลุ่มที่รักษาหายขาดและกลุ่มที่ อยู่ในช่วงสุดท้ายของชีวิต
โดยกิจกรรมเสริมหลากหลาย ในการดูแลผู้ป่วยเด็กโรคมะเร็ง
แบ่งออกเป็น 2 ส่วน
1. Hospital-based activities: ได้แก่ การเสริมกิจกรรมหลากหลาย art therapy, teaching, music therapy, peer group support, religion activities, play therapy
2. Non hospital- based activity ได้แก่ การจัดแคมป์ (cancer camp) การเยี่ยมบ้าน (excursion home-visit) hospice care, bereavement care visit, interactive communication between team staff and patient/family by phone/letter
นอกจาก นี้ทีมได้พัฒนาแบบส่งต่อข้อมูลผู้ป่วยเด็กมะเร็งระยะสุดท้าย องค์วามรู้ การจัดทำฐานข้อมูล สื่อ นวตกรรมที่เกี่ยวข้องกับการดูแลผู้ป่วยเด็กมะเร็งระยะสุดท้าย การแลกเปลี่ยนเรียนรู้ การพัฒนาเครือข่ายการดูแลและจิตอาสาเพื่อการดูแลผู้ป่วยเด็กมะเร็งระยะ สุดท้ายและครอบครัวให้มีประสิทธิภาพยิ่งขึ้นต่อไป
กิตติกรรมประกาศ
ผู้เขียนขอขอบพระคุณ ผู้บริหารงานบริหารพยาบาล แผนกการพยาบาลกุมารเวชกรรม หอผู้ป่วยเด็ก 3ง 2ง CCU ห้องตรวจเด็กห้องตรวจเด็กโรงพยาบาลศรีนครินทร์ คณาจารย์ภาควิชากุมารเวชศาสตร์ ภาควิชาวิสัญญีวิทยา ผู้ป่วยเด็กโรคมะเร็งและครอบครัว เพื่อนร่วมงาน โครงการ best holistic care for children with cancer โครงการเพื่อคุณภาพชีวิตเด็กป่วย (child life program) บ้านชีวาศิลป์มอดินแดง หน่วย palliative care โรงพยาบาลศรีนครินทร์ โครงการแสงทิพย์ (Blue Star Project) คณะพยาบาลศาสตร์ มหาวิทยาลัยขอนแก่น คณะพยาบาลศาสตร์ มหาวิทยาลัยมหิดล สภาการพยาบาล ชมรมพยาบาลกุมารแห่งประเทศไทย ชมรมผู้ปฏัติการขั้นสูงแห่งประเทศไทย และที่ไม่ได้เอ่ยนาม มา ณ ที่นี้
หนังสืออ้างอิง
- เกศนี บุณยวัฒนางกุล. การดูแลผู้ป่วยเด็กระยะสุดท้าย: ความท้าทายบุคลากรทีมสุขภาพ. Srinagarind Med J.
2550:22.
2. พระไพศาล วิสาโล. เหนือความตายจากวิกฤตสู่โอกาส. กรุงเทพ: สามลดา, 2549: 3-7.
3. พระไพศาล วิสาโล และปรีดา เรืองวิชาธร. เผชิญความตายอย่างสงบ (พิมพ์ครั้งที่ 2). กรุงเทพ: สามลดา, 2549: 4-194.
4. ประเสริฐ เลิศสงวนสินชัย, อิศรางค์ นุชประยูร, พรเลิศ ฉัตรแก้ว, ฉันชาย สิทธิพันธุ์. (บรรณาธิการ). การดูแลผู้ป่วยระยะสุดท้าย. กรุงเทพ: อักษรสัมพันธ์, 2550.
5. Klick JC, Hauer J. Pediatric palliative care. Curr Probl Pediatr Adolesc Health Care. 2010;40(6):120-51.
6. Mauricio RV, Okhuysen-Cawley R. The caring continuum: role of the pediatric critical care advanced practice nurse in palliative care program development. Crit Care Nurs Q. 2010;33(3):292-7.
7. Raschka, C. The purple balloon. New York: 2007.
8. Bollini P, Venkateswaran C, Sureshkumar K. Palliative care in Kerala, India: A model for resource-poor settings. Onkologie. 2004;27(2):138-42.
9. Dussel V, Kreicbergs U, Hilden JM, Watterson J, Moore C, Turner BG, Weeks JC, Wolfe J. Looking beyond where children die: determinants and effects of planning a child’s location of death. J Pain Symptom Manage. 2009;37(1):33-43.
10. Johnston DL, Nagel K, Friedman DL, Meza JL, Hurwitz CA, Friebert S. Availability and use of palliative care and end-of-life services for pediatric oncology patients. J Clin Oncol. 2008;26(28):4646-50.
11. ไพศาล ลิ้มสถิตย์ และ อภิราชย์ ขันเสน, บรรณาธิการ. ก่อนวันผลัดใบ หนังสือแสดงเจตนาการจากไปในวาระ
สุดท้าย. 2552: 10-133.
12. เกศนี บุณยวัฒนางกุล, สุธีรา พิมพ์รส และ ภูริทัศน์ คู่ชัยภูมิ. จิตอาสากับงาน palliative care ในเด็ก. Nursing time. 2553; 2(14):7-10.
13. เกศนี บุณยวัฒนางกุล และคณะ. การรับรู้ผลข้างเคียงของยาเคมีบำบัดและพฤติกรรมการดูแลตนเองเพื่อบรรเทาผล ข้างเคียงของยาเคมีบำบัดในเด็กวัยเรียนโรคมะเร็ง. การพยาบาลกุมารเวชศาสตร์. 2545; 2(1): 56-66.
14. เกศนี บุณยวัฒนางกุล. การพยาบาลผู้ป่วยเด็กโรคมะเร็งและครอบครัวแบบองค์รวม. ใน อรุณี เจตศรีสุภาพ และ สุรพล เวียงนนท์, บรรณาธิการ (พิมพ์ครั้งที่ 1). การดูแลรักษาผู้ป่วยโรคมะเร็ง. ขอนแก่น: คลังนานาวิทยา, 2550: 25-32.
15. เกศนี บุณยวัฒนางกุล. การจัดการความปวดในเด็กโรคมะเร็ง. วารสารสมาคมพยาบาลแห่งประเทศไทยสาขาภาคตะวันออกเฉียงเหนือ. 2551;25(3):6-13.16. เกศนี บุณยวัฒนางกุล และคณะ. โครงการส่งเสริมคุณภาพชีวิตผู้ป่วยเด็กโรคมะเร็งและญาติโรงพยาบาล ศรีนครินทร์. ทีมนำทางคลินิกกุมารเวชกรรมและงานบริการพยาบาล โรงพยาบาลศรีนครินทร์ คณะแพทยศาสตร์ มหาวิทยาลัยขอนแก่น, 2548
17. Boonyawatanangkool K. Nursing role for breaking bad news. Ramathipbodi Med J. 2008;31(1):177.
18. อานนท์ วิทยานนท์ และจารุรินทร์ ปิตานุพงศ์. การสื่อสารกับผู้ป่วยที่ได้รับการรักษาแบบประคับประคอง. ใน
สกล สิงหะ และลักษมี ชาญเวชช์, บรรณาธิการ. คืนสู่เหย้ากลับเข้าสู่สังคม การช่วยเหลือด้านจิตสังคมผู้ป่วยมะเร็ง. สงขลา: ชาญเมืองการพิมพ์, 2548. 1-22.
19. Buckman, R. Communication in palliative care: a practical guide. In D Doyle, GWC Hanks, N MacDonald, eds. Oxford textbook of palliative medicine. (2nd ed.). New York: Oxford University Press, 1998;141-156.
20. Noll, RB., Pawletko T., Sulzbacher S. Psychosocial support. In Ablin, AR. (editor). Supportive care of
children with cancer. London: The Johns Hopkins University, 1993: 153-160.
21. จารุรินทร์ ปิตานุพงศ์. Principle and clinical experience in psychosocial support. ใน สกล สิงหะ และลักษมี ชาญเวชช์, บรรณาธิการ. คืนสู่เหย้ากลับเข้าสู่สังคม การช่วยเหลือด้านจิตสังคมผู้ป่วยมะเร็ง. สงขลา: ชาญเมืองการพิมพ์, 2548. 23-36.
22. เกศนี บุณยวัฒนางกุล. Compassionate care in children with chronic illness: มุมมองของพยาบาลเด็ก. จุลสาร ชมรมประสาทวิทยาศาสตร์ ภาคตะวันออกเฉียงเหนือ.2547;5(3):78-81.
23. เกศนี บุณยวัฒนางกุล. ผลการใช้เทคนิคเบี่ยงเบนความสนใจต่อความปวดจากการเจาะเลือดหรือแทงน้ำเกลือ ในผู้ป่วยเด็กวัยเรียนโรคมะเร็ง. วารสารพยาบาลศาสตร์ มหาวิทยาลัยขอนแก่น. 2551;31(2):21-29.
24. เกศนี บุณยวัฒนางกุล. Pain management and holistic care for children with chronic illness: Srinagarind perspective. ใน จามรี ธีรตกุลพิศาล, ผกากรอง ลุมพิกานนท์, เพ็ญศรี โควสุวรรณ และ ผกาพรรณ เกียรติชูสกุล.บรรณาธิการ. (พิมพ์ครั้งที่ 1). กุมารเวชศาสตร์ทันยุค 2550 Pediatric Update 2007.
25. ลักษมี ชาญเวชช์, บรรณาธิการ. การดูแลผู้ป่วยระยะสุดท้าย. กรุงเทพ: โอ เอส พริ้นติ้งเฮ้าส์, 2547: 1-182.